Patologías asociadas
Polihidramnios
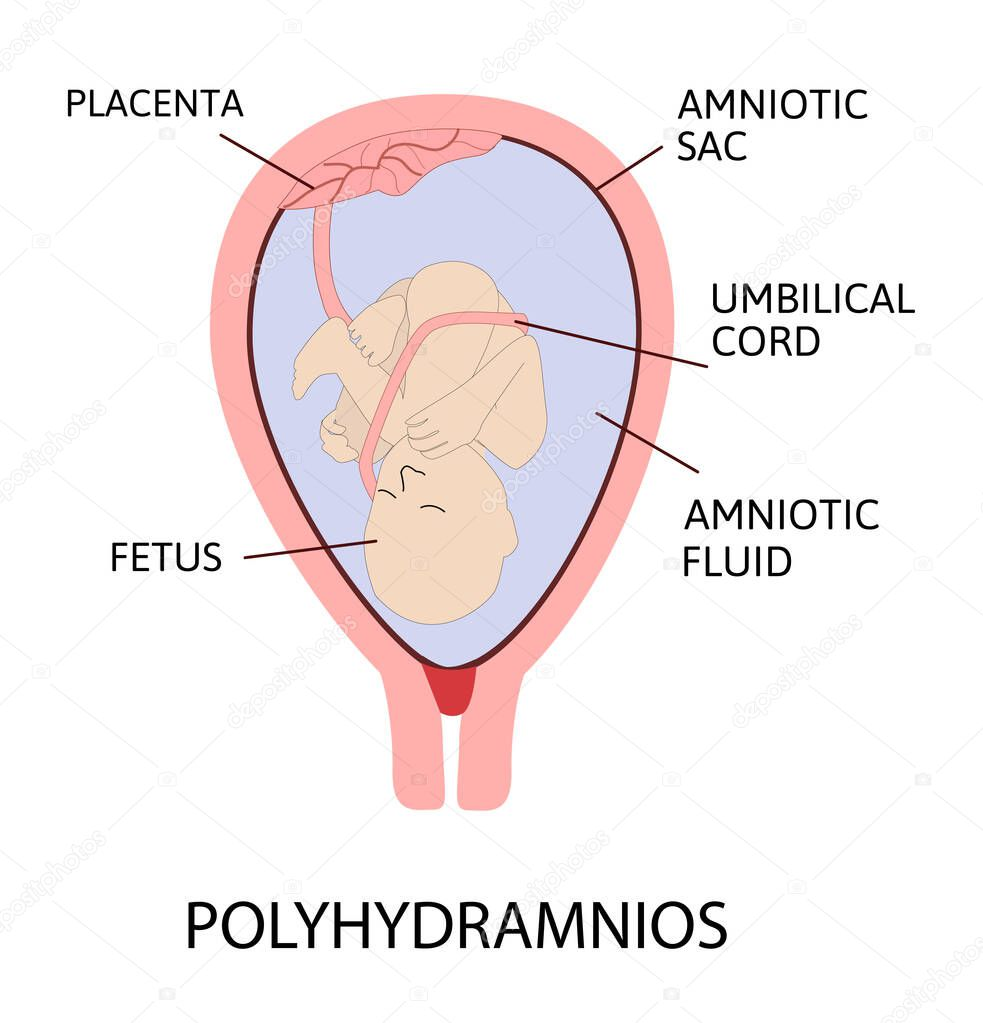
Es la acumulación excesiva de líquido amniótico, que ocurre alrededor del 1 o 2 % de los embarazos. La mayoría de los casos de polihidramnios son leves y se deben a una acumulación gradual de líquido amniótico durante la segunda mitad del embarazo.
Causas
Diabetes gestacional.
Embarazo múltiple.
Anemia del bebé, como, por ejemplo, la producida por problemas de incompatibilidad Rh.
Trastornos o anomalías gastrointestinales, del sistema urinario o en el sistema nervioso del bebé.
Infecciones fetales.
Sin embargo, casi en la mitad de los casos se desconoce la causa.
Manifestaciones Clínicas
El polihidramnios leve puede provocar pocos signos o síntomas, si es que provoca alguno.
El polihidramnios grave puede provocar lo siguiente:
Falta de aire o incapacidad para respirar
Inflamación de las extremidades inferiores y la pared abdominal
Molestia en el útero o contracciones uterinas
Posición fetal anómala, como presentación de nalgas
Diagnostico
Medición ecográfica del índice de líquido amniótico (ILA)
Ecografía completa, incluyendo la evaluación de malformaciones fetales
Pruebas maternas por causas sospechadas en base a los antecedentes
Índice de líquido amniótico ≥ 24 cm: el índice de líquido amniótico es la suma de la profundidad vertical de líquido medida en cada cuadrante del útero; el índice de líquido amniótico normal oscila entre > 5 y < 24 cm
SDP ≥ 8 cm: SDP es la medida del bolsillo de líquido amniótico más profundo; el SDP normal oscila entre ≥ 2 y < 8 cm
Tratamiento
Los casos leves en raras ocasiones necesitan tratamiento y pueden desaparecer solos. Incluso los casos que provocan malestar generalmente pueden controlarse sin intervención.
En caso de presentar síntomas:
- Drenaje del exceso de líquido amniótico (Amniodrenaje): Consiste en la evacuación ecoguiada de líquido amniótico hasta lograr un volumen de líquido amniótico normal, antes de las 35 semanas. Este procedimiento presenta un pequeño riesgo de complicaciones, como trabajo de parto prematuro, desprendimiento de placenta y rotura prematura de las membranas.
- Medicamentos: Medicamento oral indometacina (Indocin) para ayudar a reducir la producción de orina fetal y el volumen de líquido amniótico, no después de las 31 semanas de embarazo. Riesgo de problemas cardíacos para el feto, es probable que el corazón del bebé deba controlarse con un ecocardiograma fetal y una ecografía Doppler. Otros efectos secundarios comprenden náuseas, vómitos, reflujo ácido e inflamación de la membrana del estómago (gastritis).
Monitoreo para todos los grados: Ecografía cada 4 semanas para verificar si hay macrosomía y evaluar la anatomía fetal.
En caso de polihidramnios leve a moderado, es probable llevar el embarazo a término entre las 39 o 40 semanas. Por otro lado, en polihidramnios graves, es probable que se deba adelantar el parto a fin de evitar complicaciones para la madre y el bebé.
Oligohidramnios
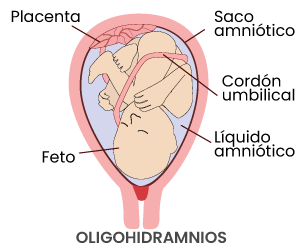
Es una disminución del volumen de líquido amniótico respecto al que sería adecuado para el momento de la gestación. Esta alteración afecta a menos del 10% de las mujeres embarazadas, aunque solo son diagnosticadas alrededor del 5%.
El oligohidramnios suele darse en el último trimestre, sobre todo si la embarazada se pasa de la fecha de parto, aunque también puede aparecer en cualquier otro momento del embarazo.
Causas
- Rotura de membranas (prematuro o a término)
Embarazo postérmino
- Problemas maternos: preeclampsia, hipertensión crónica, deshidratación, diabetes, lupus, etc.
Alteraciones fetales: malformaciones congénitas que afectan a los riñones y vías urinarias, restricción del crecimiento fetal, muerte fetal, etc.
Algunos fármacos (inhibidores de la enzima convertidora de angiotensina [ACE], antiinflamatorios no esteroideos)
No siempre es posible averiguar con seguridad cuál es la causa exacta del oligohidramnios
Manifestación Clínicas
Habitualmente, el oligohidramnios es asintomático y la mujer no notará ningún síntoma. En ocasiones, puede que la mujer perciba movimientos fetales más lentos o en menor cantidad.
En cambio, sí ha ocurrido una rotura prematura de membranas, la mujer sí que podrá observar una pérdida de líquido amniótico.
Diagnostico
Medición ecográfica del volumen de líquido amniótico
Ecografía completa, incluyendo la evaluación de malformaciones fetales
Estudios sobre la base de las causas maternas que se sospechan clínicamente
Índice de líquido amniótico ≤ 5 cm: el índice de líquido amniótico es la suma de la profundidad vertical de líquido medida en cada cuadrante del útero; el índice de líquido amniótico normal oscila entre > 5 y < 24 cm.
SDP < 2 cm: SDP es la medida del bolsillo de líquido amniótico más profundo; el SDP normal oscila entre ≥ 2 y < 8 cm.
Tratamiento
El tratamiento del oligohidramnios consiste en hacer un control más exhaustivo del embarazo. La mujer tendrá que hacerse varias ecografías para asegurarse de que el feto crece al ritmo adecuado.
Otras indicaciones para tratar la falta de líquido amniótico son beber mucho, controlar las patadas y la actividad del bebé, hacer reposo parcial o absoluto, etc. Todo esto dependerá de lo avanzado que esté el embarazo y de si existen otras alteraciones asociadas.
Si se encuentra es un estado avanzado de la gestación, es muy probable que le induzcan el parto, sobre todo si se confirma que hay sufrimiento fetal
Infección intraamniótica y Corioamnionitis
Infección intraamniótica (IIA) corresponde a la presencia de gérmenes en la cavidad amniótica, la que se identifica por un cultivo positivo. La Corioamnionitis clínica, corresponde al cuadro clínico originado por la presencia de gérmenes en la cavidad amniótica y se diagnostica por criterios clínicos.
Causas
Rotura prolongada de membranas (un retraso de ≥ 18 a 24 horas entre la rotura y el parto)
Rotura prematura de membranas (RPM)
Trabajo de parto pretérmino
Líquido amniótico meconial
Presencia de patógenos del tracto genital (p. ej., estreptococos del grupo B)
Múltiples tactos vaginales durante el trabajo de parto en mujeres con rotura prematura de membranas
Trabajo de parto prolongado
Monitorización interna fetal o uterina
Agentes causales
- Ureaplasma urealyticum
- Anaerobio Gram negativo
- Mycoplasma hominis
- Gardnerella vaginalis
- Streptococcus del grupo B
- Peptostreptococcus spp
- Echerichia coli
Manifestación Clínica
Los síntomas pueden variar levemente de una persona a otra. Pueden incluir:
- Fiebre
- Frecuencia cardíaca rápida en la madre y el bebé
- Útero sensible o dolorido
- Olor desagradable del líquido amniótico
Diagnostico
Infección intraamniótica
El estándar de diagnóstico es el cultivo, aunque la detección de gérmenes por PCR podría ser incluso mejor.
A la espera del resultado del cultivo, es posible hacer pruebas rápidas en el LA que sugieren infección: Gram (con gérmenes), glucosa (< 14 mg/dl), recuento de leucocitos (> 50 mm3 ) y lactato deshidrogenasa (LDH > 400 UI/L).
Corioamnionitis
Criterios de Gibbs:
- Fiebre materna >37,8°C y con 2 o más de los siguientes signos:
- Sensibilidad uterina anormal.
- Líquido amniótico purulento o de mal olor.
- Taquicardia materna > 100 latidos por minuto.
- Taquicardia fetal > 160 latidos por minuto.
- Leucocitosis >15.000/mm3.
Amniocentesis
Infección intraamniótica confirmada
Tratamiento IIA
Asintomática:
- > 34 semanas: interrupción del embarazo; es posible y deseable la vía vaginal.
- 30-34 semanas: inicio de cobertura con antibióticos y corticoides para inducción de madurez pulmonar. Interrupción del embarazo en 48 horas. Privilegiar la vía vaginal.
- 24-30 semanas: inicio de cobertura antibiótica, manejo expectante con vigilancia de parámetros clínicos y de laboratorio de infección. Cada día más in-útero mejora la sobrevida y reduce la morbilidad neonatal en un 1-5%, por lo que la ganancia de uno o dos días es muy significativa. En estos casos, luego del tratamiento antibiótico, debe repetirse la AMCT para verificar el éxito del tratamiento y definir el manejo.
- < 24 semanas: debe iniciarse la cobertura antibiótica y vigilancia estricta de la madre. Si aparece signos clínicos de infección, debe interrumpirse el embarazo
Tratamiento Corioamnionitis
- Interrupción del embarazo, independiente de la edad gestacional. Debe realizarse una inducción o aceleración del trabajo de parto, la cesárea se realiza sólo en caso de las causas obstétricas habituales.
- En caso de ser indispensable una cesárea, ésta debe realizarse con los máximos cuidados de asepsia, incluyendo un lavado con abundante suero fisiológico de la cavidad peritoneal y del celular subcutáneo (antes del cierre), además del cambio de guantes previo al cierre de la pared abdominal.
- Cobertura antibiótica endovenosa, debe iniciarse al momento del diagnóstico. Tabla aquí

