Patologías asociadas
Hay diversas situaciones que pueden producir inflamación del peritoneo (peritonitis) o acumulación de líquido peritoneal (ascitis). Las dos principales razones por las que se acumula líquido en el espacio peritoneal son:
- Desequilibrio entre presión en el interior de los vasos y la cantidad de proteínas de la sangre.
- Daño o inflamación del peritoneo
Peritonitis
¿Qué es?
Es la inflamación de la membrana serosa peritoneal que recubre la cavidad abdominal.
Causas
La respuesta inflamatoria puede darse por irritación química, necrosis local, contusión directa o invasión bacteriana.
Tipos de peritonitis
La peritonitis por invasión bacteriana puede tener una extensión local o difusa, así como puede tener una adquisición comunitaria o nosocomial. Principalmente se divide en:
- Primarias: Monomicrobianas (92% de los casos), no se evidencia un foco infeccioso de origen intraabdominal. Existen tres tipos:
- Peritonitis bacteriana espontánea (PBE): Se presenta en adulto y niños. Pacientes cirróticos con ascitis son el principal grupo de riesgo.
- Peritonitis tuberculosa (granulomatosas): Infrecuentes (1-3% de todas las formas de tuberculosis), los principales factores de riesgo son la hepatopatía alcohólica, insuficiencia renal crónica asociada a CAPD (Diálisis peritoneal ambulatoria continua) y la infección por VIH.
- Peritonitis asociada a diálisis peritoneal
- Secundarias: Polimicrobianas con origen intraabdominal.
- Terciarias: peritonitis persistentes y recurrentes.
PERITONITIS PRIMARIAS
PERITONITIS BACTERIANA ESPONTÁNEA
Etiopatogenia
- La mayoría tiene como origen la microbiota intestinal endógena. Como los pacientes cirróticos poseen una alteración estructural y funcional en la barrera intestinal, se favorece la translocación bacteriana.
- Cuando el origen es extraintestinal, se asocia a distintos focos sépticos como respiratorios, urinarios o iatrogénicos en procedimientos invasivos. En mujeres ocurre sobre todo portadoras de dispositivos intrauterinos.
Etiología
- En el 70% de los casos se aíslan patógenos entéricos facultativos (Escherichia coli y Klebsiella pneumoniae) y en un 25% cocáceas Gram positivas (Streptococcus del grupo viridans)
- En la PBE nosocomial predominan cocáceas Gram positivas (Enterococcus spp., Staphylococcus spp.) y bacilos Gram negativos no entéricos (Pseudomonas spp.). S. aureus ha adquirido importancia como responsable de casos iatrogénicos.
- En niños predominan cocáceas Gram positivas (69%) respecto a bacilos Gram negativos (31%). El agente etiológico más frecuente es Streptococcus pneumoniae seguido de Streptococcus pyogenes y S. aureus.
- Neisseria gonorrhoeae, Chlamydia trachomatis y S. pneumoniae se aíslan en las peritonitis de origen genital.
Diagnóstico
El diagnóstico microbiológico se establece mediante el análisis del líquido abdominal. Se hace un estudio microscópico y cultivo del líquido.
PERITONITIS TUBERCULOSA
Etiopatogenia
- Los bacilos pueden alcanzan el peritoneo por vía hematógena, por extensión desde un foco intestinal, ginecológico (salpingitis) o directamente en pacientes con diálisis peritoneal. Además de M. tuberculosis se han asociado a cuadros de peritonitis M. avium complex, M. fortuitum, M. kansasii y M. gordonae.
- La mayoría de los casos, se produce por reactivación de un foco latente peritoneal producido por diseminación a partir de un foco primario pulmonar. A pesar de ello sólo un 20% presenta afectación pulmonar.
Cuadro clínico
Clínicamente se presenta como un proceso insidioso, subagudo, cuyos signos y síntomas más prevalentes son: ascitis (73-90%), fiebre (74%), pérdida de peso (62%) y dolor abdominal difuso (58%)
Diagnóstico
El diagnóstico microbiológico se basa en el
examen microscópico, cultivo y/o detección
molecular de Mycobacterium tuberculosis en el
líquido abdominal o en muestras de biopsia
peritoneal.
PERITONITIS SECUNDARIAS
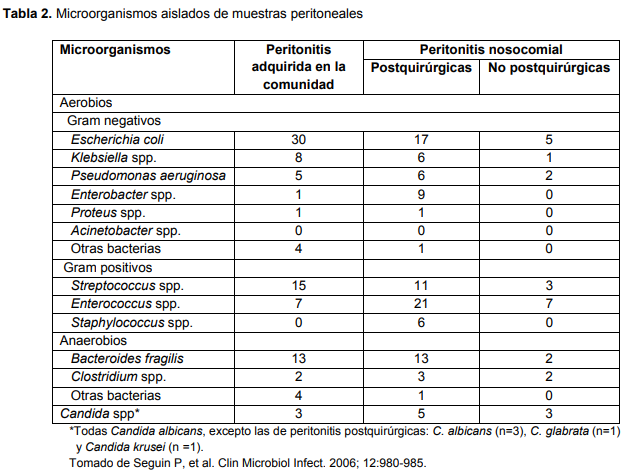
Son el grupo más frecuente de peritonitis bacterianas, son polimicrobianas y mixtas. Se llega a aislar por muestra de 5-10 especies, con un claro predominio de las anaerobias.
Etiopatogenia
- Depende de la localización del foco primario de infección, del lugar de adquisición, y de las posibles modificaciones de la microbiota (por administración previa de antimicrobianos) y las comorbilidades del paciente.
Etioliogía
- En las peritonitis secundarias a perforaciones del esófago y estómago predominan bacterias Gram positivas (estreptococos, Lactobacillus spp.)
- En las perforaciones de duodeno y parte proximal del intestino delgado se aíslan principalmente enterobacterias y algunos anaerobios.
- Las peritonitis de origen comunitario, en pacientes que no han recibido previamente antimicrobianos, están causadas por anaerobios, fundamentalmente B. fragilis, E. coli, Klebsiella spp., Proteus spp., Serratia marcescens y Streptococcus spp.
- En las peritonitis de adquisición nosocomial y las comunitarias con tratamiento antimicrobiano previo predominan los aerobios y facultativos, disminuye el porcentaje de E. coli a favor de Enterobacter spp. Se aísla P. aeruginosa y predominan aislamientos de Enterococcus spp. y levaduras (C. albicans y C. glabrata)
- En un 15% de las peritonitis secundarias (comunitarias o nosocomiales), se aíslan enterobacterias productoras de BLEE, betalactamasas de tipo AmpC, o carbapenemasas, ERV, SARM, P. aeruginosa y Acinetobacter baumannii multirresistentes
Diagnóstico
El diagnóstico
de las peritonitis secundarias es fundamentalmente
clínico, el análisis microbiológico es útil para
establecer la etiología y determinar la sensibilidad. En relación a las
infecciones adquiridas en la comunidad, no
recomiendan de forma rutinaria la toma de
hemocultivos, consideran opcional el cultivo de la
muestra clínica y de poco valor la tinción de Gram.
Tratamiento de la peritonitis
Al ser un cuadro complejo, la peritonitis bacteriana, dependiendo del tipo, puede llegar a poner en riesgo la vida. Por lo que su tratamiento puede incluir el uso de antimicrobianos y cuidados de apoyo en el alivio de síntomas.
Si se desarrolla peritonitis secundaria, es posible que el tratamiento incluya lo siguiente:
- Antibióticos. Dependiendo del agente, los antimicrobianos eliminan la infección y evita que se disemine.
- Cirugía. Suele ser necesaria para extraer el tejido infectado, tratar la causa de la infección y prevenir que la infección se disemine.
- Otros tratamientos. Dependiendo de los síntomas puede incluir el uso de analgésicos, líquidos intravenosos, oxígeno y trasfusión de sangre en algunos casos.